- 1. Globalno breme raka materničnega vratu in izzivi presejanja
Rak materničnega vratu ostaja velik svetovni izziv javnega zdravja, čeprav ga je mogoče v veliki meri preprečiti z učinkovitim presejalnim pregledom in zgodnjim posredovanjem. Po podatkih Svetovne zdravstvene organizacije (WHO) je bilo leta 2022 po vsem svetu ocenjenih 662.000 novih primerov in 349.000 smrti, kar ga uvršča na četrto mesto med raki in četrti najpogostejši vzrok umrljivosti zaradi raka pri ženskah. Breme bolezni je nesorazmerno skoncentrirano v državah z nizkim in srednjim dohodkom, kjer sta stopnji incidence in umrljivosti bistveno višji kot v državah z visokim dohodkom. To je predvsem posledica pomanjkanja visokokakovostnih programov presejanja ter učinkovitega odkrivanja in zdravljenja predrakavih lezij, kar še poslabšuje:
-Odsotna ali šibka infrastruktura za pregledovanjePomanjkanje dostopnih, kakovostnih presejalnih storitev.
-Omejitve virovOmejena laboratorijska infrastruktura, logistika hladne verige in zanesljiva električna energija.
-Pomanjkanje delovne silePomanjkanje usposobljenega laboratorijskega in kliničnega osebja.
-Zamude in izguba nadaljnjega spremljanjaČasovni zamik med odvzemom vzorca in razpoložljivostjo rezultatov, kar vodi do zamud pri kliničnem vodenju ali izgube bolnikov iz nadaljnjega spremljanja[1].
2. Etiologija in molekularna osnova karcinogeneze materničnega vratu
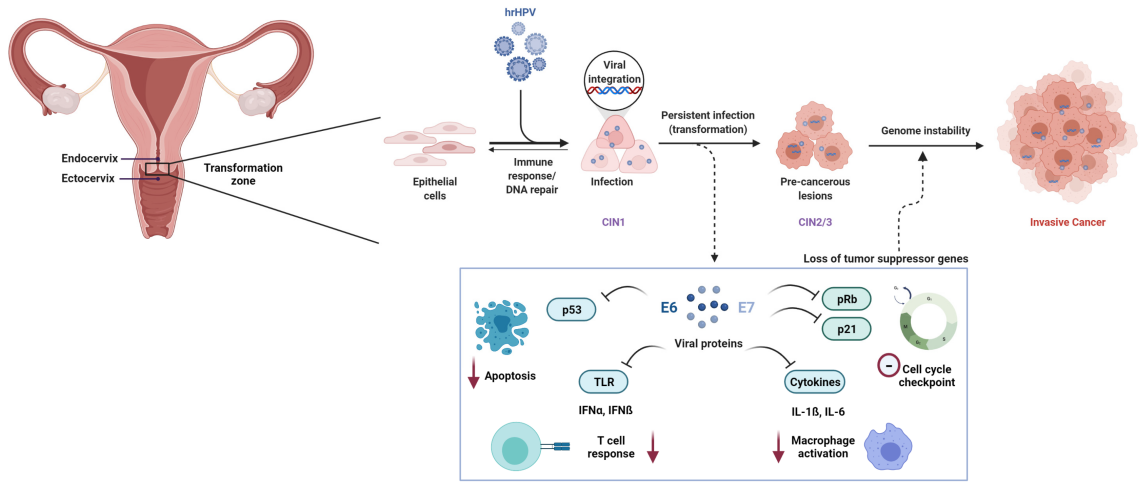
Vztrajna okužba z visokorizičnim humanim papiloma virusom (HR-HPV) je nujen vzrok za raka materničnega vratu. Med več kot 200 identificiranimi genotipi HPV je vsaj12 vrstMednarodna agencija za raziskave raka (IARC) jih je uvrstila med rakotvorne (skupina 1).

Na molekularni ravni karcinogenezo, ki jo povzroča HPV, primarno poganjata virusna onkoproteina E6 in E7. E6 spodbuja razgradnjo tumor-supresorskega proteina p53, medtem ko E7 funkcionalno inaktivira retinoblastomski protein (Rb), kar povzroči disregulacijo celičnega cikla in maligno transformacijo.
3.Strategije presejanja, ki jih priporoča SZO
Svetovna zdravstvena organizacija priporoča testiranje nukleinskih kislin HPV (NAT) kot prednostno primarno presejalno metodo za preprečevanje raka materničnega vratu.
Splošna populacija:NAT na osnovi HPV DNA ali mRNA
Ženske, ki živijo z virusom HIV:NAT-i na osnovi HPV DNA
Intervali presejanja:
Ženske, stare od 30 do 65 let: vsakih 5–10 let
Ženske, ki živijo z virusom HIV: vsake 3–5 let
V primerjavi s citološkimi metodami testiranje HPV kaževečja občutljivostin zagotavljavrhunska negativna napovedna vrednost, kar omogoča daljše in stroškovno učinkovitejše intervale presejanja.
4.Profil ciljnega izdelka SZO za presejalne teste HPV
SZO je razvilaProfil ciljnega izdelka (TPP)za presejalne teste HPV, namenjene uporabi v decentraliziranih okoljih z omejenimi viri.[1]
Ključne značilnosti vključujejo:
- Združljivost s samoodvzetimi vzorci
- Odkrivanje več genotipov HPV z visokim tveganjem (≥12 tipov)
- Upravljanje s strani osebja, ki ni usposobljeno za delo v laboratoriju
- Rezultati so na voljo že v enem samem kliničnem srečanju
Ta merila podpirajo testiranje na mestu oskrbe in strategije »pregledovanja in zdravljenja«.
5.Popolnoma avtomatizirana platforma za odkrivanje visokorizičnih HPV
Sistem AIO800 podjetja Macro & Micro-Test zagotavljapopolnoma avtomatiziran potek dela od vzorca do odgovoraz vključevanjem ekstrakcije, amplifikacije in detekcije nukleinskih kislin v skladu s strategijami presejanja, ki jih priporoča SZO.

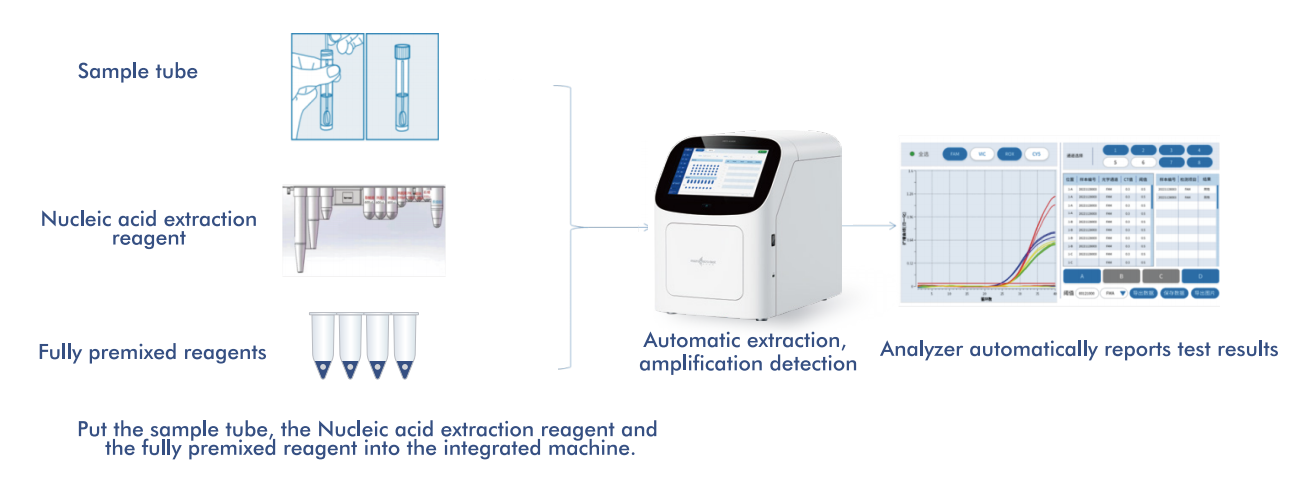
5.1 Avtomatiziran potek dela od vzorca do odgovora
Platforma združuje ekstrakcijo, amplifikacijo in detekcijo nukleinskih kislin v en sam, zaprt sistem, ki zahteva minimalno posredovanje operaterja. Ta zasnova:
- -Zmanjša odvisnost od specializiranega laboratorijskega osebja
- -Zmanjša variabilnost procesa in tveganje kontaminacije
- -Omogoča uvajanje v decentraliziranih zdravstvenih okoljih
Hkrati njegova pretočna zmogljivost podpira uporabo v centraliziranih laboratorijih, kar omogoča obsežne presejalne programe.
5.2 Široka pokritost genotipizacije
Sistem zazna 14 visoko tveganih tipov HPV, vključno z vsemi 12 rakotvornimi tipi, ki jih je razvrstila IARC (HPV16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58 in 59), ter HPV66 in HPV68.
Pomembno je, da zagotavljatipsko specifično genotipizacijorezultate, kar omogoča stratifikacijo tveganja in natančnejše klinično vodenje.
5.3 Analitična občutljivost in klinične posledice
Z mejo detekcije 300 kopij/ml je sistem sposoben prepoznati nizko stopnjo okužbe s HPV, ki prispeva k:
- -Zgodnejše odkrivanje klinično pomembnih okužb
- -Izboljšana negativna napovedna vrednost
- -Podpora za podaljšane intervale presejanja
5.4 Podpora za samovzorčenje
Platforma je združljiva z obemavzorci brisa materničnega vratu in samoodvzeti vzorci urinauskladitev s priporočili SZO za odpravo ključnih ovir za udeležbo pri presejalnih pregledih, vključno z:
- -Omejen dostop do zdravstvenih ustanov
- -Sociokulturne omejitve
Čas objave: 27. marec 2026
